I april 2015 skickade Vaccin.me, svenska National Health Federation och NewsVoice in en rad frågor och krav till Folkhälsomyndigheten, Läkemedelsverket och Socialstyrelsen gällande barnvacciners funktion och säkerhet.
I juni kom svaren på frågorna från Folkhälsomyndigheten som samarbetat med Läkemedelsverket och Socialstyrelsen. NewsVoice publicerar svaren och det är fritt fram att tolka dessa. Inkom gärna med en artikel till NewsVoice med dina åsikter om du anser att myndigheterna slutgiltigt lyckats – eller inte – bevisa att vaccinerna är säkra och fungerar.
Ladda ner originalrapporten som PDF
Torbjörn Sassersson, red NewsVoice
Följande brev inkom från representanter för Vaccin.me och National Health Federation till Folkhälsomyndigheten den 2 april 2015:
Vaccin.me efterlyser de vetenskapliga bevisen för att vacciner skulle vara säkra och effektiva
Vi är några medborgare som är mycket vaccinkritiska och vi tar därför del av mycket information i ämnet. Vi driver en informationssajt som belyser sådant som vi finner i vårt sökande och vi kommer även att på sajten (www.vaccin.me) publicera detta brev och de svar som vi får av er.
Vaccination anses vara en hälsoförebyggande åtgärd där vacciner ges till fullt friska individer. Vi anser därför att säkerhetskraven bör vara extremt rigorösa. Detta är orsaken till att vi här har sammanställt en rad frågor som vi undrar om ansvariga myndigheter har tagit ställning till då de har fattat beslut i vaccinationsfrågor.
Detta brev samt era svar kommer att publiceras offentligt. I egenskap av myndighetsutövare är samtliga era tjänstemän enligt förvaltningslagen skyldiga att ge ett uttömmande svar som skyndsamt ska skickas tillbaka till frågeställaren.
Solna, 2015-06-30
Dnr: 1530-2015-5.1
Följande svar från myndigheterna har skickats till frågeställarna med svar på frågor 1- 22 (nedan i fetstil) och dessa har även publicerats på Folkhälsomyndighetens hemsida.
Tack för era frågor. Kollegor på Folkhälsomyndigheten, Socialstyrelsen och Läkemedelsverket har varit behjälpliga att sammanställa svaren eftersom frågorna ligger inom alla tre myndigheternas ansvarsområden.
För mer information om respektive myndighets uppdrag se:
www.folkhalsomyndigheten.se
www.socialstyrelsen.se
www.lakemedelsverket.se
Med vänliga hälsningar,
På myndighetens uppdrag
Avdelningen för epidemiologi och uppföljning
Enheten för vaccinationsprogram
1. Vi undrar om ni, som en myndighet som ansvarar för medborgarnas hälsa, anser att vacciner som förebyggande åtgärd till friska individer bör ha särskilt hårt uppställda säkerhetskrav?
SVAR på fråga 1:
Vaccin skiljer sig från många andra läkemedel eftersom de tillhör gruppen förebyggande läkemedel, vilket innebär att man ger läkemedlet till en frisk person för att undvika att hon eller han ska bli sjuk. Vaccin som ingår i barnvaccinationsprogrammet ges dessutom till en mycket stor grupp barn. Till detta kan läggas att det inte bara är för individens skull som vacciner ges – det kan också handla om att förhindra smittspridning till andra (t ex barn som av olika skäl inte kan bli vaccinerade). Sammantaget gör detta att det ställs mycket höga krav på vaccinationernas säkerhet, dvs. att vaccinerna inte får ha svåra biverkningar som inte kan behandlas eller förutses. Däremot accepterar vi ett visst mått av lindriga biverkningar, som övergående rodnad eller svullnad på injektionsstället. Innan ett vaccin godkänns ska tillverkaren visa upp dokumentation från kliniska prövningar över frekvens och omfattning av lokala och allmänna reaktioner.
Föräldrar bör få information om eventuella biverkningar så att de kan ta informerade beslut om vaccinationer och söka vården vid behov. Läkemedelsverket och den europeiska läkemedelsmyndigheten (EMA) granskar och bedömer att produktdokumentationen är tillräckligt enligt fastställda krav. Efter godkännande av ett vaccin görs noggranna uppföljningar av inrapporterade ogynnsamma händelser eller biverkningar för att på så sätt identifiera sällsynta eller tidigare okända reaktioner, uppskatta förekomst samt försöka få en bild av vad som eventuellt orsakas av vaccinet och vad som kan ha andra förklaringar. Därför är det mycket viktigt att biverkningar rapporteras. Det är ett prioriterat och kontinuerligt arbete från myndigheterna sida att informera om och uppmuntra till biverkningsrapportering. Inga medicinska åtgärder är helt fria från risker, inte heller vaccinationer. Vi måste alltid kritiskt väga för- mot nackdelar. Fördelar med vaccinationer är att vi får ett skydd mot sjukdom, allvarliga komplikationer och död samt minimerar risken för smittspridning till grupper i samhället som är extra sårbara för vissa smittsamma sjukdomar. Nackdelen är att det finns risk för biverkningar.
Det är myndigheternas bedömning att fördelarna med de vacciner som ingår i barnvaccinationsprogrammet vida överstiger nackdelarna – det är med andra ord betydligt större risk förknippad med att drabbas av sjukdomen än med att bli vaccinerad mot den.
2. Vi undrar varför det finns ett intresse för incidensen kring banala sjukdomar. Om människor inte blir allvarligt sjuka eller dör i någon betydande grad av en sjukdom, finns det då någon anledning att till varje pris bekämpa sjukdomen? Från början vaccinerades det enbart mot sjukdomar som var dödliga eller mycket allvarliga. Förr skickade man över sitt barn till grannen för att det skulle bli smittat av banala sjukdomar och därmed skulle få ett naturligt och oftast livslångt skydd.
2a. Varför har myndigheterna frångått det konceptet?
2b. Vari ligger kostnadseffektiviteten för samhället att betala dyra vacciner som har potentiella, allvarliga biverkningar då ett immunskydd kan erhållas billigare och bättre på ett helt naturligt sätt?
SVAR på fråga 2:
Anledningen till att vi har vaccinationsprogram mot vissa sjukdomar är att sjukdomarna är allvarliga, i vissa fall dödliga, och kan skada barnet för livet. De kan även leda till allvarliga följdsjukdomar om de drabbar ungdomar eller vuxna som är ovaccinerade. Säkerhet och effekt är väl dokumenterade för alla vacciner som används i allmänna och riktade vaccinationsprogram.
Vilka sjukdomar som hör till normal uppväxt är en fråga som handlar om den tid och den värld vi lever i. I dag finns resurser och möjligheter att behandla och förebygga många av de sjukdomar, som barn dog av för bara 100 år sedan.
De sjukdomar som ingår i vaccinationsprogrammet är även i dag allvarliga, trots tillgång till modern sjukvård. Det finns risk för ett allvarligt förlopp och/eller komplikationer. Flera av sjukdomarna är direkt livshotande, t.ex. difteri, stelkramp och Hib. Andra medför hög risk för bestående men, t.ex. förlamning av polio och hörselnedsättning av påssjuka. Några är inte farliga för alla men däremot för särskilt ömtåliga grupper. Det gäller t.ex. kikhosta för spädbarn och röda hund för foster under tidig graviditet. Några kan medföra allvarliga komplikationer, t.ex. bakteriella sekundärinfektioner vid mässling eller hjärninflammation orsakad av mässlingsviruset.
Att bli naturligt sjuk innebär en risk för allvarliga komplikationer, bestående men och död. Ett exempel på detta är mässling där sjukdomen i ungefär 1 per 1 000 fall kompliceras av en akut hjärninflammation och bestående skador kan uppstå. I mycket sällsynta fall (5-10/1 miljon fall) uppkommer en sen komplikation i form av en degenererande hjärninflammation kallad subakut skleroserande panencefalit (SSPE). Den uppstår i medeltal sju till tio år efter mässlingssjukdomen, då man progressivt tappar hjärnfunktioner och dör. Dödligheten till följd av mässling är 1 per 1 000-5 000 insjuknade i höginkomstländer.
3. Vacciner ges i förebyggande syfte till friska individer för att minska en rad sjukdomar och komplikationer därav. Därför är det naturligt för oss att ställa följande frågor till er:
3a. På vilket sätt görs bedömningen huruvida nyttan överstiger riskerna vid en vaccination?
SVAR på fråga 3a:
För varje vaccin som godkänns görs en bedömning av nyttan (dvs. hur bra ett vaccin skyddar mot sjukdom) och riskerna (dvs. biverkningar) baserad på de data man får fram i de kliniska prövningar som gjorts innan godkännandet. Det finns generella europeiska riktlinjer för hur studierna ska göras, och hur stora de behöver vara, på EMAs hemsida (http://www.ema.europa.eu/…/document_library/Scientific_guideline/2009/09 /WC500003870.pdf).
Vad gäller nyttan tittar man på hur väl vaccinet skyddar mot sjukdomen, hur många färre som insjuknar efter vaccination jämfört med placebo eller annan kontroll, t ex ett annat godkänt vaccin mot någon annan sjukdom som inte är relaterad till testvaccinet. Om skyddseffekt inte går att studera (t ex för att sjukdomen är mycket ovanlig, eller om det redan finns ett fungerande vaccin mot den som används) kan man titta på t ex antikroppssvar istället. Exempelvis finns internationellt fastställda gränser för vilka antikroppsnivåer som är förknippade med skydd mot sjukdom, som används som mått på skyddseffekt för vacciner mot stelkramp och difteri. Det finns idag en stor mängd data, både från kontrollerade studier och epidemiologiska studier som stödjer en mycket god skyddseffekt av dessa vacciner.
I utredningen av ett vaccin inför godkännande ingår att man också bedömer hur stor risken är att drabbas av den sjukdom som vaccinet ska skydda emot, och hur allvarlig sjukdomen kan vara.
Riskerna bedöms utifrån de biverkningar som rapporterats i de kliniska studierna, och man följer upp säkerheten efter godkännandet för att undersöka om mycket ovanliga biverkningar inträffar som inte är kända vid godkännandet. Man gör sedan en bedömning av orsakssamband mellan biverkningen och vaccinationen.
För många av de vacciner som godkänns idag och för vacciner som godkänts under de senaste 10-20 åren har myndigheterna också ställt krav på uppföljningsstudier av effekt och säkerhet efter godkännandet. I uppföljningsstudier studerar man hur effekterna ser ut när vaccinet används på det sätt det är godkänt, t.ex. i barnvaccinationsprogram. Eftersom kliniska studier som görs före godkännandet görs under andra former än ordinarie vårdsituation, kan man genom att studera användningen efter godkännandet verifiera att de resultat man fått i kliniska studier också är tillämpliga på en verklig situation. För att studera befolkningseffekter kan man också göra stora så kallade epidemiologiska studier i register där data för befolkningen samlas in, vilket medför möjligheter till långtidsuppföljning båda av risker och nyttan av vacciner.
Förnyade nytta/risk bedömningar görs också efter godkännandet i de återkommande säkerhetsrapporterna för vaccin som regelbundet sammanställs av företagen och som granskas av läkemedelsmyndigheterna. För nya läkemedel/vacciner skickas de in varje halvår, för att sedan övergå till årliga rapporter, och efter ytterligare tid, med längre intervall.
Exempel på hur godkännande av ett nytt vaccin går till är de två första vaccinerna mot humant papillomvirus (HPV) som godkändes 2006 och 2007. När de godkändes hade stora kliniska studier genomförts för att studera skyddseffekt och säkerhet. Sammanlagt ingick ca 20 000 personer i studierna före godkännandet för varje vaccin.
Man studerade i första hand skyddseffekten mot förstadier till livmoderhalscancer (då cancer inte går att använda som slutmått i studier eftersom allvarliga förstadier till cancer alltid tas bort och då man inte kan låta dem utvecklas till cancer i studiesyfte).
Dessutom studerade man (förstadier till) andra cancerformer som är relaterade till HPV. Säkerhetsuppföljning gjordes också på alla som ingick i studierna. Dessa studier var placebokontrollerade.
I studierna följdes försökspersonerna under olika lång tid i olika studier. Vid tidpunkten för godkännande av dessa vacciner fanns data upp till 5 år efter vaccination för Cervarix och 3 år efter vaccination med Gardasil.
Uppföljningen efter godkännandet av HPV-vacciner är också omfattande. Dels har företagen genomfört studier, men även oberoende uppföljningar av myndigheter och forskare har gjorts och publicerats.
(referenser: Scheller, N. M., Svanstrom, H., Pasternak, B., Arnheim-Dahlstrom, L., Sundstrom, K., Fink, K., et al. (2015). Quadrivalent HPV vaccination and risk of multiple sclerosis and other demyelinating diseases of the central nervous system. Jama, 313(1), 54-61). Gardasil (summary EPA report), Crevarix (summary EPA report), https://lakemedelsverket.se/malgrupp/Halso—sjukvard/Monografier- varderingar/Monografier-Humanlakemedel/Humanlakemedel- Arkiv/Cervarix-vaccin-mot-humant-papillomvirus-HPV/ , https://lakemedelsverket.se/malgrupp/Halso—sjukvard/Monografier- varderingar/Monografier-Humanlakemedel/Humanlakemedel- Arkiv/Gardasil-vaccin-mot-humant-papillomvirus/ )
Om man idag vill studera ett nytt vaccin mot HPV är det däremot inte möjligt att göra placebokontrollerade studier, då man inte kan undanhålla de personer som ingår i studien ett fungerande vaccin som ingår i vaccinationsprogram. Istället måste nya vacciner då jämföras med de som redan är godkända, och de nya vaccinerna måste visas vara minst lika bra som de tidigare godkända.
3b. Finns det några regler eller något vetenskapligt utformat protokoll för en sådan bedömningsgrund? Hur ser de/det i sådana fall ut?
SVAR på fråga 3b:
På Läkemedelsverkets hemsida finns generell information om procedurer kring godkännande av läkemedel, samt beskrivning av hur testning av nya läkemedel går till (https://lakemedelsverket.se/malgrupp/Allmanhet/Vad-ar-ett-lakemedel/Sa-godkanns- ett-lakemedel/).
Hur läkemedel inklusive vacciner godkänns är reglerat i läkemedelslagstiftningen. Nya vacciner bedöms i stort sett alltid inom den europeiska centrala proceduren, vilket innebär att en produkt godkänns i samtliga EU-länder samtidigt och på samma sätt. Vi har därför valt att beskriva hur arbetet går till inom denna procedur. De vetenskapliga kraven är dock desamma oavsett om en produkt bara godkänns i Sverige, några europeiska länder eller samtliga, men proceduren skiljer sig något åt.
Ett godkännande startar med att en tillverkare skickar in en ansökan om att få sälja sitt vaccin. Ansökan ska beskriva de kliniska studier (dvs. studier på människor, patienter eller friska frivilliga) som genomförts, men också de djurförsöksdata som gjorts innan studier på människor. Dessutom ska tillverkningsprocess och kvalitetskontroll beskrivas i detalj.
Alla läkemedel bedöms på samma sätt. Bedömningen av ansökan resulterar alltid i en utredningsrapport, som görs i samma mall för alla läkemedel. Mallen finns på EMAs (Europeiska läkemedelsmyndighetens) hemsida. De utredningsmallar som används innehåller också en generell vägledning, tydligt beskriven i nedanstående länk http://www.ema.europa.eu/ema/index.jsp?curl=pages/regulation/document_listing/docu ment_listing_000337.jsp&mid=WC0b01ac0580022719
Godkännande av ett nytt vaccin baseras alltså på de data som tillverkaren skickar in. Tillverkaren är skyldig att skicka in samtliga kliniska data som finns för produkten, och det finns tydliga krav på hur studier ska genomföras, både etiska krav och vetenskapliga kvalitetskrav (se också svar på fråga 3a). Myndigheterna har också möjlighet att inspektera alla aspekter av en produkt när som helst under utvecklingen eller efter godkännande, såsom enskilda studier, hela företag, tillverkning, eller företagets processer för insamling av säkerhetsdata (farmakovigilans). När ett vaccin har godkänts publiceras den vetenskapliga dokumentationen som ligger till grund för godkännandet på EMAs hemsida, i form av en ”European Public Assessment Report” (EPAR). När väsentliga ändringar i godkännandet, t.ex. om vaccinet godkänns för att ges till andra åldersgrupper, eller med annan dosering än när det först godkändes, publiceras den vetenskapliga bedömningen av detta på samma sätt.
3c. Vilken grad och nivå av biverkningar tolereras innan det anses att riskerna överstiger nyttan med vaccination?
SVAR på fråga 3c:
Eftersom vacciner ofta ges till hela befolkningen, och ofta till små barn i förebyggande syfte ställs särskilda krav på säkerhet. Man exponerar friska individer för ett läkemedel, och därmed är acceptansen för biverkningar mycket låg. Varje vaccin som godkänns har alltså genomgått en individuell bedömning av säkerhet och förväntad nytta. Man väger in faktorer som hur allvarlig sjukdomen är som vaccinet avser att skydda mot är, hur stor risken är att smittas eller insjukna i den sjukdomen, samt hur stor skyddseffekt vaccinet visat.
Det går inte att generellt säga exakt vilken biverkning som tolereras, för alla vacciner i alla situationer. Alla vacciner medför en risk för lokala biverkningar i samband med vaccinationen (t ex smärta, rodnad och svullnad på injektionsstället), och generella symptom som huvudvärk, sjukdomskänsla och ibland feber. Dessa symtom är oftast inte allvarliga, och går i regel över inom en eller ett par dagar.
Det finns också exempel på hur man kan begränsa användningen av ett vaccin för att förhindra allvarliga biverkningar. Vacciner som är baserade på levande försvagade virus eller bakterier är inte avsedda att ges till personer med nedsatt immunförsvar, som löper ökad risk att drabbas av biverkningar av just denna typ av vacciner. Exempel på sådana vacciner är mässling- påssjuka- och röda hund-vacciner. Personer som är allergiska mot någon komponent i ett vaccin ska inte få just det vaccinet, t.ex. ska personer med svår äggallergi inte få ett influensavaccin där ägg används i tillverkningsprocessen om inte tillgång till särskild kompetens och övervakning kan erbjudas.
Alla misstänkta biverkningar som rapporteras är inte orsakade av vaccination. Det är ofta svårt att säkert säga att en händelse orsakats av vaccination, och det är också svårt att utesluta att händelsen beror på vaccinationen om ett tidssamband finns. Det krävs ofta stora epidemiologiska studier för att avgöra om en vaccination medför en riskökning för en viss ovanlig eller sällsynt biverkning. Även om man har visat en viss riskökning för en sjukdom eller annan medicinsk händelse efter vaccination, är det svårt att säkert säga i varje enskilt fall om det är vaccinationen som orsakat sjukdomen, eftersom även individer som inte vaccinerats kan drabbas av sjukdomen.
För varje vaccin, liksom för alla andra läkemedel, finns de biverkningar som rapporterats, och bedömts ha ett möjligt samband med vaccinationen i kliniska prövningar under utvecklingen (före godkännande), samt reaktioner som rapporterats efter godkännande, listade i produktinformationen, och bipacksedel. Dessa finns tillgängliga på Läkemedelsverkets hemsida, och motsvarande information finns i FASS.
3d. Vilka biverkningar tolereras i och med vaccination?
SVAR på fråga 3d:
Se fråga 3c. För ytterligare information kring vacciner som ges inom barnvaccinationsprogrammet i Sverige se den rapport som Läkemedelsverket och Folkhälsomyndigheten publicerar årligen om barnvaccinationsprogrammet där även en sammanfattning av säkerhet och rapporterade biverkningar ingår. (https://lakemedelsverket.se/upload/nyheter/2014/arsrapport_barnvaccinationsprogramet -2013.pdf)
3e. Vilka biverkningar tolereras inte i och med vaccination?
SVAR på fråga 3e:
Se svar på fråga 3c och d.
3f. Tolereras dödsfall som biverkning i och med vaccination?
SVAR på fråga 3f:
Dödsfall som är direkt orsakade av ett läkemedel som givits på korrekt vis tolereras inte. Dödsfall har i sällsynta fall rapporterats, t.ex. efter allergisk/anafylaktisk reaktion efter vaccination eller när någon vaccinerats trots att personen har något sjukdomstillstånd eller annat hinder som gjort att vaccinationen varit kontraindicerad (dvs. inte skulle ha givits i dessa fall). Beredskap för att ta hand om allergiska reaktioner när man vaccinerar någon ska alltid finnas, för att undvika allvarliga följder av vaccinationen.
3g. När man pratar med personal på ålderdomshem brukar de säga att när det är dags för den årliga influensasprutan så brukar alltid någon stryka med. Är detta något som har kommit till er kännedom? Om inte, är det något som ni avser att undersöka?
SVAR på fråga 3g:
Alla medicinska händelser, inklusive dödsfall, som inträffar efter en vaccination, eller annan läkemedelsanvändning ska rapporteras till Läkemedelsverket av sjukvårdspersonal. Även enskilda konsumenter/patienter kan rapportera biverkningar. Detta gäller oavsett vad man själv tror om orsakssambandet, så länge det finns ett tidssamband. Dessa rapporter bedöms och analyseras. Man tittar på dödsorsak, grundsjukdom och om vaccinationen kan ha bidragit till dödsfallet. Influensasjukdom är en bidragande orsak till dödsfall bland äldre och särskilt sköra äldre personer. (Se Folkhälsomyndighetens hemsida med information om influensa: http://www.folkhalsomyndigheten.se/documents/statistik-uppfoljning/smittsamma- sjukdomar/Veckorapporter-influensa/2014/Influensarapport_2015-20_v4_150601.pdf). Eftersom influensavaccination ges under hösten, strax innan influensasäsongen börjar, finns tidssamband med både vaccination och influensafall och dödsfall under vintern. Influensavaccination, i synnerhet bland äldre ger inte ett 100 %-igt skydd mot influensa, men minskar risken för insjuknande, och allvarliga komplikationer av influensa. I en nyligen publicerad vetenskaplig studie från USA har man visat att ett stort antal dödsfall har kunnat förhindras genom influensavaccination (Foppa, I. M., Cheng, P. Y., Reynolds, S. B., Shay, D. K., Carias, C., Bresee, J. S., et al. (2015). Deaths averted by influenza vaccination in the U.S. during the seasons 2005/06 through 2013/14. Vaccine, 33(26), 3003-3009).
3h. Vem bestämmer vad som ska anses vara acceptabelt i och med vaccination?
SVAR på fråga 3h:
Vad gäller godkännande av vaccinet, och uppföljningen av effekt och säkerhet är det Läkemedelsverket, i samverkan med övriga europeiska läkemedelsmyndigheter, som har ansvaret medan ansvaret för nationella vaccinationsprogram och riktade vaccinationsprogram just nu ligger hos Socialstyrelsen, men kommer att övergå till Folkhälsomyndigheten efter 1 juli 2015. Beslut om vaccinationsprogrammen fattas av regeringen.
3i. När bestäms det? Före eller efter det att ett vaccin har kommit ut på marknaden?
SVAR på fråga 3i:
För att ett vaccin ska kunna godkännas måste nyttan överväga riskerna, baserat på den kunskap man har vid godkännandet. Det måste finnas tillräckligt med data för att man ska kunna göra denna bedömning. Efter att vaccinet är godkänt för försäljning och börjat användas görs också kontinuerligt nytta-risk-bedömning baserad på den nya information som samlas in. Tillverkaren kan åläggas att göra uppföljningsstudier av effekt och säkerhet efter godkännandet (se svar på fråga 3a). Dessutom kan myndigheter i de länder som inför ett vaccin i sitt nationella vaccinationsprogram välja att följa upp effekt och säkerhet i särskilda program. Detta tillsammans med annan säkerhetsrapportering t ex, de rapporter om misstänkta biverkningar som kommer från sjukvården eller allmänheten, bedöms i de periodiska säkerhetsrapporter som tillverkarna är skyldiga att skicka in och som granskas av myndigheterna. Inom ramen för dessa granskningar bedöms om den nya kunskapen om en produkt påverkar balansen mellan nytta (skyddseffekt) och risker (biverkningar), och om någon åtgärd av myndigheterna är nödvändig. Det kan vara att man ändrar i hur vaccinet ska användas, lägger till nya biverkningar i produktinformationen, eller i sällsynta fall indragning av en produkt.
3j. Skiljer bedömningar sig åt beroende på vilket vaccin det handlar om?
SVAR på fråga 3j:
Ja, i princip, beroende på infektionens allvarlighetsgrad och vanlighet. Se också svar på ovanstående frågor.
Nedan finns den lagtext vilken reglerar införandet av ett vaccin i det nationella vaccinationsprogrammet.
Smittskyddslag (2004:168)
2 kap 3 d § En förutsättning för att en smittsam sjukdom ska kunna omfattas av ett nationellt vaccinationsprogram är att det finns ett vaccin mot sjukdomen som kan
- ges utan föregående diagnos av sjukdomen, och
- ge mer än kortvarig immunitet mot sjukdomen i hela eller delar av befolkningen.
2 kap 3 e § En smittsam sjukdom ska omfattas av ett nationellt vaccinationsprogram, om vaccination med det vaccin mot sjukdomen som avses i 3 d § kan förväntas
- effektivt förhindra spridning av smittsamma sjukdomar i befolkningen,
- vara samhällsekonomiskt kostnadseffektivt, och
- vara hållbart från etiska och humanitära utgångspunkter.
Smittskyddsförordningen (2004:255)
Enligt 7 § smittskyddsförordningen (2004:255) ska bedömningsprocessen beakta nedanstående 13 faktorer och redovisa dem utan inbördes rangordning:
- Sjukdomsbördan i samhället, i hälso- och sjukvården och för enskilda individer;
- vaccinationens förväntade påverkan på sjukdomsbördan och på sjukdomens epidemiologi;
- det antal doser som krävs för att uppnå önskad effekt;
- de målgrupper som ska erbjudas vaccination;
- vaccinets säkerhet;
- vaccinationens påverkan på verksamhet i landsting, kommuner och hos privata vårdgivare;
- vaccinets lämplighet att kombinera med övriga vacciner i de nationella vaccinationsprogrammen;
- allmänhetens möjlighet att acceptera vaccinet och dess påverkan på attityder till vaccinationer generellt;
- vilka andra tillgängliga, förebyggande åtgärder eller behandlingar som kan vidtas eller ges som alternativ till vaccination i ett nationellt vaccinationsprogram;
- vaccinationens samhällsekonomiska effekter och dess kostnader och intäkter i staten, kommunerna och landstingen;
- möjligheterna till uppföljning av vaccinationens effekter i de avseenden som anges i 1-10 samt statens beräknade kostnader för sådan uppföljning;
- behovet av informationsinsatser i förhållande till allmänheten och vårdgivare och kostnaden för dessa insatser; samt
- medicinetiska och humanitära överväganden.
4. Enligt våra efterforskningar kan vacciner innebära stora risker för enskilda individer. Om man inom vaccinationsprogrammet tillåter en hälsoförebyggande åtgärd med potentiella risker för friska individer att allvarligt skadas så borde väl den hälsovinst man anser sig kunna ta ut bli förhållandevis stor för befolkningen som helhet?
Vi efterfrågar därför det statistiska underlag som visar att följande tillstånd faktiskt har förbättrats i och med vaccinationsprogrammet, det vill säga att människor har bättre hälsa i dag än för 50 år sedan avseende:
4a. färre fall av och mindre allvarliga hörselproblem
4b. färre fall av och mindre allvarliga synskador
4c.färre fall av och mindre allvarliga hjärnskador
4d. färre barn med utvecklingsstörningar och mindre allvarliga sådana
4e.färre barn med kognitiva problem och mindre allvarliga sådana
4f. färre fall av och mindre allvarliga hjärtproblem
4g. färre fall av och mindre allvarliga lungproblem
4h. fa?rre fall av och mindre allvarliga o?roninflammationer
4i. fa?rre fall av och mindre allvarliga luftva?gsinfektioner
4j. fa?rre fall av sterilitet
SVAR på fråga 4: Det finns rikligt med vetenskaplig litteratur som visar vaccinationernas positiva fördelar. Vi hänvisar till uppslagsverket ”Vaccines” där det finns vetenskapliga sammanfattningar per sjukdom och per vaccin: Vaccines; 6th edition: Stanley A. Plotkin, Walter A. Orenstein, and Paul A. Offit. I denna finns information om sjukdomarna med dess komplikationer, virologi, bakteriologi, diagnostisering, behandling, epidemiologi, passiv respektive aktiv immunisering, levande respektive avdödade vaccin, vaccinutveckling, produktion, effekter, farmakokinetik, immunsvar, effekt och duration, betydelse av antikroppar från mamman, vaccination vid andra medicinska tillstånd, vaccination till personer med nedsatt immunförsvar, dosering, vaccinhantering, eventuella adjuvans, komplikationer m.m. samt referenser med hänvisning till samtliga RCT (randomiserade kontrollerade studier) -studier för varje vaccin.
Det finns en hel del sjukdomstillstånd som är förknippade med vaccination. Det kan därför vara intressant att se om det har uppstått en ökning av sådana tillstånd efter olika vacciners införande. Givetvis kan man inte enbart titta på vaccinationerna i sig eftersom andra faktorer kan bidra till såväl ökning som minskning. Trenden anser vi dock vara viktig att ta hänsyn till och undersöka närmare.
Därför efterfrågar vi statistik på följande tillstånd och deras utveckling under de senaste 50 åren:
5a. individer med ledbesvär
5b. individer med cancer
5c. individer med autoimmuna sjukdomar
5d. individer med allergiska besvär och överkänsligheter
5e. individer med SBS, ”shaken baby syndrom”
5f. individer med narkolepsi
5g. individer med autism
5h. individer med astma
5i. individer med epilepsi
5j. individer med Guillain-Barrés syndrom
5k. individer med Crohns sjukdom
5l. individer med ulcerös kolit
5m. individer med ME/CFS
5n. individer med adhd
5o. individer med diabetes
5p. individer med dyslexi
SVAR på fråga 5:
Det saknas klarlagt vetenskapligt stöd för orsaksamband mellan vaccinationer och de uppräknade tillstånden. Undantaget är narkolepsi där frågan utreds och här hänvisas till Läkemedelsverkets hemsida: lakemedelsverket.se/OVRIGA-SIDOR/Den-nya-influensan-H1N1/. För ytterligare vetenskapligt underlag i frågan hänvisas till Vaccines; 6th edition: Stanley A. Plotkin, Walter A. Orenstein, and Paul A. Offit.
Det enda hälsoutfall som är riktigt meningsfullt att studera på 50 års sikt är dödlighet. Både synen på sjukdomar och möjligheten att ställa diagnoser har förändrats kraftigt sedan 1960–70-talen. Andelen barn som dog i åldern 1–4 år var 8 till 9 gånger högre på 1950-talet än på 2000-talet (”Folkhälsorapport 2009” www.socialstyrelsen.se/publikationer2009/2009-126-71, sid. 21–22). I folkhälsorapporten finns också en mängd trender på medellång sikt för olika sjukdomar, tillstånd och besvär.
Vad gäller cancer finns statistik sedan 1970 som kan hämtas genom vår statistikdatabas www.socialstyrelsen.se/statistik/statistikdatabas/cancer. Trender från 1980 och framåt finns också i rapporten ”Cancer i siffror 2013” www.socialstyrelsen.se/publikationer2013/2013-6-5.
För övriga sjukdomar kan man söka statistik online för diagnoser i sluten vård i patientregistret under de senaste 15 åren www.socialstyrelsen.se/statistik/statistikdatabas/diagnoserislutenvard. Patientregistret startade 1987 och vill man se statistik för en längre period än senaste 15 åren går det att beställa statistik från patientregistret mot en avgift. Det är dock viktigt att vara medveten om vissa metodändringar under årens lopp som kan göra en jämförelse över tid komplicerad för vissa sjukdomar.
Beställning av statistik görs genom att fylla i en blankett som finns här: www.socialstyrelsen.se/register/bestalladatastatistik/bestall-statistik. Det är då viktigt att ange diagnoskoden för den/de sjukdomar man är intresserad av och dessa finns här: www.socialstyrelsen.se/klassificeringochkoder/diagnoskodericd-10.
6. Vacciner ges för att de anses vara kostnadseffektiva och spara in både vårdkostnader och antalet sjukdagar.
6a. Vilka var vårdkostnaderna för infektionssjukdomar under 1940-, 1950- 1960-, 1970-, 1980-, 1990- samt 2000-talet i genomsnitt?
6b. Hur stort var antalet vårddagar som föräldrar var hemma med barn på grund av infektioner, under samma årtionden som i ovanstående fråga (eller så långt tillbaka som statistiken har dokumenterats)?
SVAR på fråga 6:
Myndigheterna för ingen statistik över de samlade vårdkostnaderna varken för infektionssjukdomar eller för andra specifika sjukdomsgrupper. Det är normalt landstingen som driver och finansierar vården i Sverige och möjligen går det att få fram sådana kostnader via t.ex. Sveriges Kommuner och Landsting (SKL). Ett annat alternativ är Institutet för Hälso- och sjukvårdsekonomi, IHE. Det kan också finnas enskilda forskare som studerat detta.
Angående vårddagar kan möjligen Försäkringskassan ta fram sådan statistik.
7. Angående SIDS, plötslig spädbarnsdöd, så undrar vi:
7a. När infördes denna diagnos?
7b. Varför fanns den inte tidigare?
7c. Man säger att antalet fall av SIDS sjönk efter det att man började ge rekommendationer om att barnen skulle ligga på rygg. Vad hände med statistiken överlag på barn som dog oförklarligt i sömnen efter detta?
7d. Tillkom det, vid ungefär samma tillfälle, andra diagnoser som gjorde att SIDS-fallen sjönk men det verkliga antalet av små barn som dog var ungefär det samma fast de hade andra diagnoser än SIDS?
7e. Skedde det något annat väsentligt vid samma tidpunkt som WHO bannlyste ”magläget” för små barn, något som kan ha påverkat plötslig spädbarnsdöd?
SVAR på fråga 7:
Sudden Infant Death Syndrome definierades 1965 under kod 795 i the International Classification of Diseases (ICD-8) för spädbarnsdöd som plötslig oväntad död av ett spädbarn utan någon uppenbar orsak. Det som i dag kallas för plötslig spädbarnsdöd har funnits i alla tider, men var inte särskilt känt eftersom spädbarn ofta dog av andra orsaker, men i och med att barnadödligheten började sjunka påtagligt under efterkrigstiden blev man mer uppmärksam på att spädbarn kunde dö plötsligt och oväntat. I Sverige uppmärksammades plötslig spädbarnsdöd för första gången på 1960- talet.
Det går att se utvecklingen av antalet fall av SIDS för de senaste 15 åren online i dödsorsaksregistret www.socialstyrelsen.se/statistik/statistikdatabas/dodsorsaker. Välj kod R95 för ”plötslig spädbarnsdöd”, det finns även ett antal andra koder inom kategorin ”Ofullständigt definierade och okända orsaker till död”. Dödsorsaksregistret innehåller data från 1961 och vill man se statistik för en längre period än senaste 15 åren går det att beställa statistik från registret mot en avgift. Beställning av statistik görs genom att fylla i en blankett som finns här: www.socialstyrelsen.se/register/bestalladatastatistik/bestall-statistik. För mer information kring plötslig spädbarnsdöd hänvisar vi till vägledningen ”Minska risken för plötslig spädbarnsdöd” www.socialstyrelsen.se/publikationer2014/2014-3-3
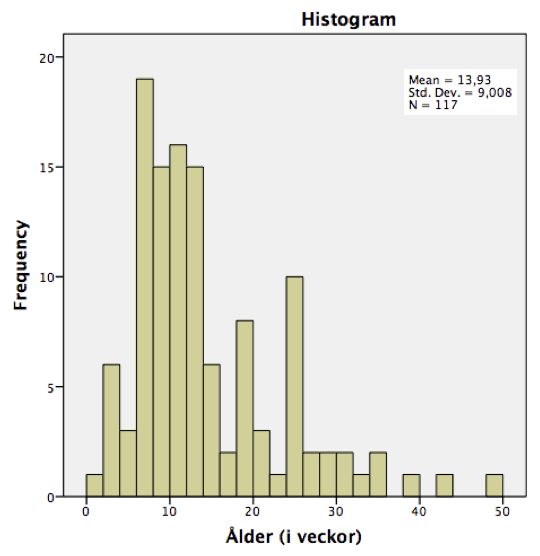
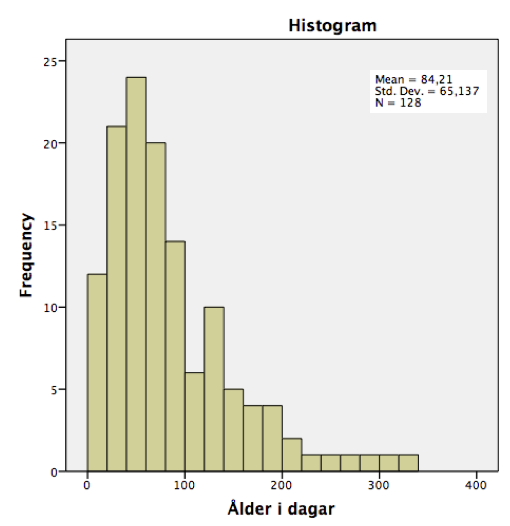
Vid analys av data avseende fall av SIDS gällande medianåldern för död har man visat att denna sjunkit successivt. Nedan finns incidensgraferna, med överlagrad linje för medianålder vilken visar tydligt att medianåldern nu är under 60 dagar vilket innebär att fler barn avlider i SIDS före tre månaders ålder dvs. före den första vaccinationen dvs. det är en helt ovaccinerad grupp. På 90-talet hade ca 50 % av alla fall inträffat redan innan vaccination och nu på 2000-talet är motsvarande siffra 65 % detta trots ett ökat antal vaccinationer se nedan grafer, vilket talar emot ett orsakssamband mellan vaccinationer och SIDS.
När det gäller litteratur, så finns det en meta-analys (9 olika studier inkluderade) vilka närmast pekar på att det är fördel att vaccinera (Vennemann, M. M., Hoffgen, M., Bajanowski, T., Hense, H. W., & Mitchell, E. A. (2007). Do immunisations reduce the risk for SIDS? A meta-analysis. Vaccine, 25(26), 4875-4879.), men det finns också en studie vilken pekar på att det inte är någon skillnad i risk för SIDS om man är vaccinerad eller inte (Kuhnert, R., Schlaud, M., Poethko-Muller, C., Vennemann, M., Fleming, P., Blair, P. S., et al. (2012). Reanalyses of case-control studies examining the temporal association between sudden infant death syndrome and vaccination. Vaccine, 30(13), 2349-2356.).
För mer information kring plötslig spädbarnsdöd där också olika orsakshypoteser diskuteras hänvisar vi till vägledningen ”Minska risken för plötslig spädbarnsdöd” www.socialstyrelsen.se/publikationer2014/2014-3-3.
Nedan finns data från olika tidsperioder där man tydligt ser en minskad medianålder för SIDS.
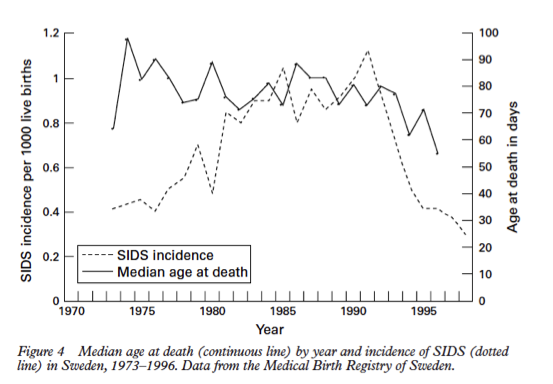
117 fall av plötslig spädbarnsdöd mellan 1992 och 1995 (Nordic Epidemiological SIDS study: svenska fall)
128 fall av plötslig spädbarnsdöd mellan 2005 och 2011 (Mollborg, P., Wennergren, G., Almqvist, P., & Alm, B. (2015). Bed sharing is more common in sudden infant death syndrome than in explained sudden unexpected deaths in infancy. Acta Paediatrica (Oslo, Norway : 1992)).
8. På FHM:s sida står detta om mässling: ”Dödligheten kan vara hög hos spädbarn.” Till riskgruppen räknas ”de barn som är under 18 månaders ålder och som ännu inte har hunnit få sin första vaccinationsdos”. Detta är en paradox. Att just spädbarnen hamnar i riskgruppen beror ju på att deras mödrar aldrig har genomgått en riktig mässlingsinfektion och därmed inte har kunnat överföra naturlig immunitet mot sjukdomen via amning. Att spädbarn är i riskgruppen beror alltså inte på avsaknad av vaccin, utan snarare på avsaknad av bröstmjölk innehållande naturliga antikroppar från sina mammor.
8a. Är det riktigt tolkat att ni hellre vill att våra spädbarn ska ha ett konstgjort påstått skydd i form av vaccin med potentiella biverkningar, i stället för ett naturligt skydd via bröstmjölken?
8b. Är det etiskt försvarbart med en vaccinpolitik som utsätter våra allra ömtåligaste barn, våra spädbarn, för den allra största risken?
SVAR på fråga 8:
Vi vaccinerar mot mässling eftersom det är en svår sjukdom med risk för död och komplikationer även i rikare länder. På ECDCs hemsida återfinns information om sjukdomsfall, dödsfall och komplikationer av mässling i Europa. http://ecdc.europa.eu/en/healthtopics/measles/Pages/index.aspx
WHO beskriver i nedanstående länk en 75 % minskning av mässlingsdödsfallen mellan 2000 och 2013, samtidigt som vaccinationstäckningen ökat. Fortfarande rapporterade WHO 145 700 dödsfall i mässling år 2013. who.int/mediacentre/factsheets/fs286/en/
I en nyligen publicerad vetenskaplig studie har man också kunnat visa att den immunsupprimerande effekten av mässlingssjukdom gör att de insjuknade också blir extra mottagliga för andra infektioner under en period av upp till 2-3 år efter genomgången mässling. Studien visar att inte enbart sjukligheten i andra infektionssjukdomar utan också dödligheten är kopplade till incidensen av mässlingsjukdom i höginkomstländer. Studien bekräftar att man via vaccination mot mässling också förebygger andra allvarliga infektionssjukdomar (Mina, M. J., Metcalf, C. J., de Swart, R. L., Osterhaus, A. D., & Grenfell, B. T. (2015). Vaccines. long-term measles-induced immunomodulation increases overall childhood infectious disease mortality. Science (New York, N.Y.), 348(6235), 694-699).
Det är väl känt att amning förstärker barnets immunsvar. Bröstmjölk innehåller en typ av antikroppar (IgA) som hjälper till att stoppa smittämnen redan när de når slemhinnorna. Därtill finns flera andra komponenter i mjölken som via olika mekanismer skyddar barnet och kan förbättra utvecklingen av barnets eget immunförsvar. Enbart bröstmjölk skyddar dock inte mot sjukdom även om mödrar haft mässling. Trots amning som enda uppfödningsmedel tidigare fick barnen mässling se länk till statistik avseende sjukdom och dödsfall 1911-1996 http://www.scb.se/sv_/Hitta-statistik/Historisk-statistik/Statistik-efter-serie/Sveriges- officiella-statistik-SOS-utg-1912-/Halso–och-sjukvard-1911-1996/Dodsorsaker-1911- 1996–Causes-de-deces/
9. Vidare skriver man på FHM:s hemsida att ”Sjukdomen (mässling) kan ibland (ungefär 1/1 000) leda till allvarlig hjärninflammation. Denna läker i regel ut men kvarstående hjärnskador och dödsfall förekommer. Något specifikt läkemedel mot sjukdomen finns inte och behandlingen inriktas mot patientens specifika symtom.”
9a. Vilka undersökningar visar på detta och vilken kategori av människor har man tagit med i de beräkningarna?
SVAR på fråga 9a:
Allmän vaccination av barn mot mässling infördes i Sverige 1971 men vaccinationstäckningen var låg under första delen av 70-talet och mässling var fortfarande vanligt förekommande. 1981 rapporterades 3 540 fall, över 350 behövde sjukhusvård och 15 drabbades av hjärninflammation. I och med införandet av tvådosschema med mässling, påssjuka, röda hundvaccinet (MPR) 1982 ökade andelen vaccinerade så mycket att den inhemska smittan stoppades i slutet av 80-talet, se figurerna i slutet av dokumentet gällande mässling
Fall av hjärninflammation och dödsfall orsakade av mässling finns ytterligare beskrivet från olika utbrott under 2000-talet: Vid ett utbrott i Holland år 1999–2000 rapporterades närmare 3 300 fall av mässling. Två tidigare helt friska barn dog av hjärninflammation, och ett barn med hjärtsjukdom dog av lunginflammation. Ytterligare fem fall av hjärninflammation rapporterades. Även på Irland dog två tidigare friska barn i samband med ett mässlingsutbrott under samma period. Ett tidigare friskt barn dog ett år senare efter neurologiska komplikationer av mässling. De flesta av de över 1 500 dokumenterade irländska fallen inträffade i Dublinområdet, där vaccinationstäckningen var låg. Även från södra Italien rapporterades år 2002–2003 dödsfall och svåra komplikationer i samband med omfattande mässlingsutbrott i områden med låg vaccinationstäckning se referenser nedan:
van den Hof, S., Conyn-van Spaendonck, M. A., & van Steenbergen, J. E. (2002). Measles epidemic in the netherlands, 1999-2000. The Journal of Infectious Diseases, 186(10), 1483-1486.
McBrien, J., Murphy, J., Gill, D., Cronin, M., O’Donovan, C., & Cafferkey, M. T. (2003). Measles outbreak in dublin, 2000. The Pediatric Infectious Disease Journal, 22(7), 580-584.
Ciofi Degli Atti, M. L., Filia, A., Massari, M., Pizzuti, R., Nicoletti, L., D’Argenzio, A., et al. (2006). Assessment of measles incidence, measles-related complications and hospitalisations during an outbreak in a southern italian region. Vaccine, 24(9), 1332- 1338.
9b. Har man tagit i beaktande näringsstatus hos dessa individer?
SVAR på fråga 9b:
Se nedan under 9d där information om utbrott i Europa ges
9c. Varför nämns till exempel inte vitamin A som en förebyggande åtgärd?
SVAR på fråga 9c:
Mässlingssjukdom har visats ha ett allvarligare förlopp inte minst när det gäller undernärda barn speciellt de med vitamin A brist. Det har också visats att vitamin A förstärker det immunologiska svaret på mässlingsvaccin.
Rekommendationer lämnas därför av the Strategic Advisory Group of Experts (SAGE)/WHO samt av UNICEF att vitamin A ges samtidigt med vaccin mot mässling under de kampanjer som genomförs i utvecklingsländerna där barn har A-vitaminbrist för att minska dödligheten i mässling och öka skyddet. Se nedan referenser http://www.unicef.org/immunization/index_19531.html http://www.who.int/immunization/policy/vitamin_a.pdf
9d. Varför nämner man inte att 95 procent av alla de dödsfall som sker i mässling drabbar undernärda och fattiga människor?
SVAR på fråga 9d:
Det är helt riktigt att om man har dåligt näringsstatus så har man ännu sämre förutsättningar att klara av en mässlingssjukdom. Men även inom Europa orsakar sjukdomen dödsfall och hjärninflammation vilket visas i de stora utbrott som pågått sedan 2010 med ett högt antal sjukhusvårdade, komplikationer i form av hjärninflammationer och även dödsfall.
Nedan finns länkar till beskrivning av sjuklighet/dödlighet i de senaste årens epidemier i världen. ecdc.europa.eu/en/…/measles/…/annual_epide miological_reports.aspx
ecdc.europa.eu/en/…/Measles-rubella-monitoring-second- quarter-2015.pdf
who.int/immunization/…/surveillance_typ e/…/measles_monthlydata/en/
Och mässlingsvaccinationsdata från WHO: who.int/…/measles/en/
Se även nedan referens; Mina, M. J., Metcalf, C. J., de Swart, R. L., Osterhaus, A. D., & Grenfell, B. T. (2015). Vaccines. long-term measles-induced immunomodulation increases overall childhood infectious disease mortality. Science (New York, N.Y.), 348(6235), 694-699.
10. Hur förklarar ni att det på vissa ställen i världen har förekommit mer mässling i en population som är välvaccinerad framför en med sämre vaccinationstäckning? ncbi.nlm.nih.gov/…/10994277.pdf (sidan 952)
There are studies that report a higher incidence of measles in populations with higher vaccination coverages. Page 952: ”…The average annual incidence of measles in 1990–96 for the population aged 0–40 years was higher in regions with high coverage (112 cases per 100 000 inhabitants) than in those with low coverage (77 cases per 100 000), and age-specific rates diverged after 4 years of age, higher incidences occurring in regions with higher coverage”. (Pattern of susceptibility to measles in Italy – Bulletin of the World Health Organization, 2000) gov.uk/…/measles-deaths-by-age-group-from- 1980-to-2013-ons-data
SVAR på fråga 10:
Vid införandet av ett vaccin i ett vaccinationsprogram kommer vaccinationstäckningen och med den immuniteten mot sjukdomen att öka men under en period kommer det att kvarstå ett stort antal icke immuna (ovaccinerade). Beroende av hur snabbt man uppnår en hög vaccinationstäckning kan skyddet i befolkningen bli tillräckligt för att förhindra spridning av sjukdomen. Detta belyses i den av er nämnda studie ovan där vaccinationstäckningen i de flesta regioner varit låg och i de regioner där det nu var högre hade den ökat nyligen (ännu inte tillräckligt hög för att få en så kallad flockeffekt). Detta kompliceras ytterligare av att sjukdomsfall ibland förekommer även hos vaccinerade. Det har att göra med att inget vaccin skyddar till 100 %. Även vid en hög generell skyddseffekt, på t.ex. 95 % innebär det ju att 5 % av de vaccinerade inte utvecklar tillräckligt skydd. Utbrott kan ske när en grupper av oskyddade individer (antingen pga att vaccinet inte gett skydd eller att man valt att inte vaccinera sig) samlas geografiskt. Sammantaget kan det vid epidemier innebära att det är olika antal fall oavsett den aktuella vaccinationstäckningen, men när en hög vaccinationstäckning uppnåtts i hela området kommer det totala antalet fall att minska. Denna slutsats har även författarna i den nämnda artikeln dragit och de har lämnat en rekommendation om åtgärder för att öka vaccinationstäckningen.
11. Mässling är enligt Hemmets läkarbok från 1930-talet en relativt harmlös sjukdom som med riktig omvårdnad gör att barnen tillfrisknar utan större problem.
11a. Vad är det som har gjort att mässling nu, i västvärlden, anses vara så pass livshotande att man måste vaccinera mot den?
11b. I Storbritannien har det sedan 1992 rapporterats 80 000 fall av mässling, men endast två dödsfall som har drabbat barn som redan har varit mycket sjuka. hpa.org.uk/…/1 195733835814. Enligt CDC är det till och med 1 av 1000 mässlingsdrabbade som dör. cdc.gov/vaccines/…/measles/faqs-dis-vac-risks. Tycker ni att CDC:s påstående om att 1 av 1000 mässlingsdrabbade dör är tillförlitligt? Varför/varför inte?
SVAR på fråga 11:
Vi hänvisar utöver nedan även till svaren på frågorna 8 och 9 där ytterligare statistik återfinns gällande dödsfall under utbrott, Sammanfattningsvis gäller att dödlighet precis som annan sjuklighet varierar vid de olika utbrotten och den siffra som anges på CDC är väl etablerad och speglar dödligheten innan införandet av allmän vaccinering.
ECDC rapporterar kontinuerligt statistik gällande de pågående epidemierna av mässling och röda hund. 2013 rapporterades ”During the most recent 12-month period (January 2013 to December 2013) the 30 EU/EEA countries conducting measles surveillance reported 10 271 cases.” Av dessa fall rapporterades “Three measles-related deaths were reported during the period January 2013 to December 2013, and eight cases were
complicated by acute measles encephalitis”. Ytterligare information gällande utbrotten finns på ECDC hemsida på nedan länk. ecdc.europa.eu/…/surveillance_reports/vpd/Pages…/emmo. Det finns inga vacciner som garanterat skyddar till 100 procent, men vaccination ger de allra flesta barn skydd mot sjukdomen, och därigenom också mot att överföra smitta till andra. Det senare innebär att när tillräckligt många är vaccinerade så slutar sjukdomen att cirkulera. Därigenom skyddas de som ännu inte har vaccinerats eller som inte kan vaccineras pga. kontraindikationer, t.ex. personer med nedsatt immunförsvar (t ex cancersjuka), nyfödda, och också de få som inte fått ett bra skydd av sin egen vaccination. Om fall av mässling kommer att inträffa är det vanligtvis dessa grupper av sårbara barn som insjuknar och som då riskerar att avlida i sjukdomen.
När det gäller dödsfallen rapporterade från Storbritannien så avser kommentarerna enbart nämnda specifika fall, totalt avled 28 individer under den angivna perioden orsakade av mässling.
För ytterligare information hänvisar vi även till Vaccines; 6th edition: Stanley A. Plotkin, Walter A. Orenstein, and Paul A. Offit och artikeln Mina, M. J., Metcalf, C. J., de Swart, R. L., Osterhaus, A. D., & Grenfell, B. T. (2015). Vaccines. long-term measles-induced immunomodulation increases overall childhood infectious disease mortality. Science (New York, N.Y.), 348(6235), 694-699.
12. Innan införandet av mässlingsvaccin rapporterades det över 500 000 fall av mässling varje år i USA. Under samma tidpunkt uppkom det årligen 60 fall av SSPE och de senaste åren har det endast rapporterats runt 5 fall per år. I relation till detta har det sedan slutet av 1990-talet varit över 2 000 barn som diagnosticerats med MINE (Measles-Induced Neuroautistic Encephalopathy) och tusentals fler med autism, vilket har liknande symtom. Gemensamt för dessa barn diagnostiserade med MINE är att de alla har fått mpr-vaccin. Inget barn uppvisade några symtom innan vaccinering. Vid blodprov uppvisade alla barn vaccinstammar från mässling. Alla autistiska symtom uppstod flera månader efter vaccinering (vilket är vanligt för ”långsamma virus” som mässlingsviruset) och alla har haft symtom som tytt på immunologiska problem t ex allergier, eksem och upprepade infektioner.
Some aspects about the clinical and pathogenetic characteristics of the presumed persistent measles infections: SSPE and MINE bioline.org.br/request?pn04025
An interesting case of SSPE without past measles and proper vaccination
http://www.cibtech.org/J%20Medical%20Case%20Reports/PUBLICATIONS/201 3/Vol_2_No_1/10-012..Apratim…An..SSPE…Vaccination…30-33.pdf
Vaccination and Immunisation (JCVI): are they at odds?
http://www.ecomed.org.uk/wp-content/uploads/2011/09/3-tomljenovic.pdf
Acute encephalopathy followed by permanent brain injury or death associated with further attenuated measles vaccines: a review of claims submitted to the National Vaccine Injury Compensation Program. http://www.ncbi.nlm.nih.gov/pubmed/9481001
12a. Vilka studier kan ni hänvisa till som uppvisar en grundlig undersökning av hur pass vanligt MINE är efter vaccinering?
12b. Vilka studier kan ni hänvisa till som uppvisar en grundlig undersökning av hur pass vanligt det är med encefalopati efter vaccinering?
12c. Hur kan ni fortsätta motivera användning av ett vaccin som faktiskt kan ge hjärnskador?
12d. På vilket sätt kan ni bevisa att denna ökning vi ser idag av alla barn med neuropsykiatriska funktionshinder, som autism, i själva verket inte har en koppling till tillstånd som MINE?
SVAR på fråga 12:
Den europeiska läkemedelsmyndigheten, EMA, övervakar kontinuerligt biverkningsrapportering för alla godkända vacciner på marknaden. Dessa rapporter kommer från kliniska studier, hälso- och sjukvården eller från allmänheten. Nytta/riskbalans utvärderas och omprövas regelbundet. Produktinformationen för respektive vaccin innehåller en beskrivning av de biverkningar som rapporterats, och den uppdateras om nya biverkningar skulle tillkomma.
MINE (Measles-Induced Neuroautistic Encephalopathy) är inte en terminologi som används inom internationell sjukdomsklassificering eller diagnostik, för mer information se http://www.who.int/classifications/icd/en/. Eftersom det inte är en etablerad diagnoskod, görs inte uppföljning specifikt för denna beteckning. Däremot ingår symtom som är förknippade med den beskrivning av MINE som återfanns i artikeln, bland de diagnoskoder som används för biverkningsrapportering.
I en artikel år 1998 (Wakefield, A. J., Murch, S. H., Anthony, A., Linnell, J., Casson, D. M., Malik, M et al. (1998). Ileal-lymphoid-nodular hyperplasia, non-specific colitis, and pervasive developmental disorder in children. Lancet, 351(9103), 637-641) rapporterades autism eller autism-relaterade tillstånd (pervasive developmental disorder) ha samband med MPR-vaccination. Denna artikel drogs senare tillbaka av 10 av de 12 författarna (Murch, S. H., Anthony, A., Casson, D. H., Malik, M., Berelowitz, M., Dhillon, A. P., et al. (2004). Retraction of an interpretation. Lancet (London, England), 363(9411), 750). År 2010 (Retraction–ileal-lymphoid-nodular hyperplasia, non-specific colitis, and pervasive developmental disorder in children.(2010). Lancet (London, England), 375(9713), 445-6736(10)60175-4.) meddelade Lancets redaktörer att man dragit tillbaka artikeln på grund av att den bygger på falska uppgifter, bland annat angående hur barnen som deltagit i studien hade inkluderats och beträffande godkännande från den lokala etikkommittén.
Den senaste genomgången (Demicheli, V., Rivetti, A., Debalini, M. G., & Di Pietrantonj, C. (2012). Vaccines for measles, mumps and rubella in children. The Cochrane Database of Systematic Reviews, 2, CD004407.) av Cochrane, en fristående organisation utan några kopplingar till kommersiella intressen, har identifierat 10 studier som analyserar förekomsten av autism efter MPR vaccination. Man konstaterar att det baserat på dessa studier inte finns något samband mellan MPR-vaccination och autism.
13. Man har sett att vaccinerade faktiskt kan sprida virus vidare: http://www.ncbi.nlm.nih.gov/entrez/q…_uids=11858860 och http://www.ncbi.nlm.n ih.gov/entrez/q…_uids=11163655. Vad gör ni för att skydda ovaccinerade från att smittas av vaccinerade?
13a. På vilket sätt kan ni garantera att vaccinvirus inte smittar andra människor?
SVAR på fråga 13a:
Exempel på vacciner som är baserade på levande försvagade virus, är vaccin mot mässling, påssjuka, röda hund, vattkoppor, och ett influensavaccin. I princip infekterar dessa vacciner på samma sätt som de virus som orsakar sjukdom, men eftersom de är på olika sätt försvagade, kan de inte orsaka sjukdomssymtom, eller bara mycket milda symtom, hos personer som har fungerande immunsystem. Dessa vacciner ska inte ges till personer som har nedsatt immunförsvar. Friska personer som vaccinerats med dessa vacciner kan utsöndra vaccinvirus under en period efter vaccinationen, och därmed teoretiskt smitta andra med dessa vaccinvirus. Eftersom de är försvagade, ger detta inte upphov till sjukdom hos andra friska personer. Om man i sin omgivning har personer med nedsatt immunförsvar bör man alltså vara försiktig om man fått ett levande försvagat vaccin. Det finns inte några säkerställda rapporter att sådan smitta ska ha skett, men det är en teoretisk möjlighet. I de fall när t.ex. mässlingsutbrott sker, kan man med molekylärbiologiska metoder avgöra vilken stam som orsakar utbrottet. Det är uteslutet att en försvagad vaccinstam skulle kunna orsaka ett utbrott av sjukdom i en större population.
Dessa risker påtalas i produktinformationen för respektive vaccin, och är något som den vårdpersonal som ger vaccinet ska vara fullt införstådda med.
13b. Hur utvärderar ni sådan smitta som det finns vaccin mot?
SVAR:
Se svar under 3 a.
13c. På vilket sätt kontrollerar ni om vaccinet eventuellt kan vara orsaken till sådan sjukdom som det normalt vaccineras mot?
SVAR:
Se svar under 13 a.
14. Enligt officiell dödsorsaksstatistik från 1987 till 1996 finns det i Sverige totalt fyra dödsfall i Hib registrerade. Årligen ges runt 300 000 doser vaccin till en kostnad av drygt 50 miljoner kronor. De långsiktiga konsekvenserna av denna vaccinering är okända. Vi kan nämna Finland som exempel. Där började man vaccinera mot Hib 1986. Antalet Hib-fall minskade successivt till nästan noll år 1991 men samtidigt noterades det att antalet barn som insjuknade i andra infektioner ökade i motsvarande grad! Slutsatsen från de finska forskarna blev att minskningen av Hib genom vaccination troligtvis banade vägen för ökad smitta av andra infektioner. (The Lancet, 345:661).
14a. Hur motiverar ni fortsatt användning av vaccinet?
SVAR på fråga 14a:
Det sker en kontinuerlig övervakning av vaccinationsprogrammet och även en bedömning av förändringar i enlighet med gällande lag och författning se svar på fråga 3j.
14b. Hur stort är det totala antalet individer som drabbas av blodförgiftning, lunginflammation, hjärninflammation eller andra tillstånd som orsakas av invasiva bakterier? Har dessa minskat eller ökat över tid sedan vaccineringarna infördes?
SVAR på fråga 14b:
För historiska data avseende sjukligheten och påverkan på denna med vacciner v.g. se graf gällande invasiv Haemophilus influenzae infektion bland barn 0-4 år 1987-2013 sist i dokumentet samt nedan figur gällande incidens (fall per 100 000) av invasiv pneumokockinfektion bland barn under 5 år 2005–2014.
Incidens (fall per 100 000) av invasiv pneumokockinfektion bland barn under 5 år 2005–2014.
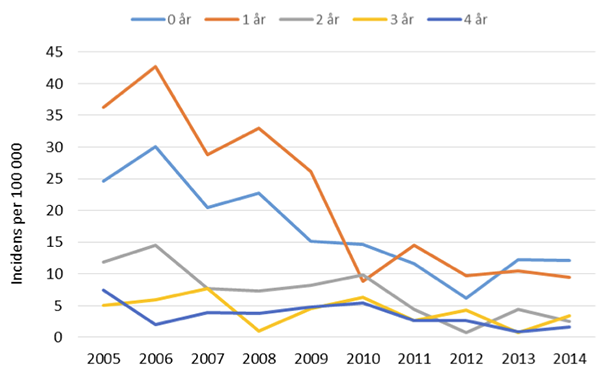
14c. En rapport angående ett femvalent vaccin i Indien har visat att, för att rädda 350 barn från att drabbas av fatala komplikationer från Hib under en femårsperiod så dör samtidigt 3 125 barn av komplikationer från vaccinet. www.omsj.org/reports/Puliyel%202013.pdf
Ni kommer antagligen att hävda att det inte är samma vaccin som används i Sverige. Då undrar vi vilka ingredienser som skiljer dessa vaccin åt?
Vilka undersökningar finns som visar att det är just dessa ingredienser som kan orsaka så pass allvarliga biverkningar att det till och med kan leda till döden?
Alla dessa sjukdomar som ingår i detta vaccin är oerhört sällsynta så för att nyttan ska överstiga riskerna måste i princip biverkningarna vara noll. Är det så och vilka undersökningar stödjer detta?
SVAR på fråga 14c:
Rapporten som refereras till är en editorial i en medicinsk tidskrift, d.v.s. inte en vetenskapligt granskad rapport. Det går inte att ta ställning till de påståenden som görs i artikeln, då alla nödvändiga data inte presenteras fullt ut. Vaccinet ifråga förefaller vara ett 5-valent vaccin mot difteri, stelkramp, kikhosta, Hib (Haemophilus influenzae typ b) och hepatit B, vilket inte används i Sverige. Den kombination som används i Sverige är difteri, stelkramp, kikhosta, Hib och polio. WHO har publicerat frågor och svar om det vaccin som avses i den indiska artikeln: http://www.wpro.who.int/vietnam/mediacentre/releases/2013/who_unicef_qanda_quinv axem_en.pdf Av dessa framgår att de dödsfall som rapporterats inte följer något specifikt mönster, och att andra förklaringar till flera av de rapporterade dödsfallen finns. Det räkneexempel som anges i fråga kan därför inte anses ge en rimlig bild av eventuella risker med vaccinet.
15. År 1996 återinförde man vaccination mot kikhosta i Sverige, efter en paus på 17 år. När det nya vaccinet testades dog 46 barn som ingick i studien. I studien som går under namnet ”Efficacy Trial of Acellular Pertussis Vaccines”, utförd av Patrick Olin med flera, kan vi läsa att dödsfallen ”antas ej bero på vaccinet”.
15a. Är antaganden godtagbara i frågor som rör allvarliga biverkningar av nya vacciner?
SVAR på fråga 15a: Vi utgår från att frågan gäller följande referens: Olin, P., Rasmussen, F., Gustafsson, L., Hallander, H. O., & Heijbel, H. (1997). Randomised controlled trial of two-component, three-component, and five-component acellular pertussis vaccines compared with whole-cell pertussis vaccine. ad hoc group for the study of pertussis vaccines. Lancet (London, England), 350(9091), 1569-1577. I studien ingick 82 892 barn. Man gör i en klinisk prövning alltid en bedömning av samband mellan dödsfall och andra allvarliga biverkningar och vaccination. Se också svar på fråga 3 ovan, om bedömning av biverkningar. För att förtydliga görs alltid en vetenskaplig bedömning, och inte ett antagande. Studien gjordes enligt gällande regelverk, och är granskad av Läkemedelsverket.
15b. Utreddes dödsfallen? I så fall, på vilket sätt?
SVAR på fråga 15b: Enligt publikationen utreddes dödsfall genom insamling av journaler och vid behov kontakt med föräldrarna. För eventuellt ytterligare frågor om studiens genomförande hänvisas till ansvariga forskare.
16. Syftet med allmän vaccination påstås vara att förhindra smittsamma sjukdomar som i vissa fall kan ge allvarliga skador. Detta gäller dock inte för tetanus clostridium eftersom det inte är en smittsam sjukdom. På vårdsidor kan man läsa att det enda sättet att skydda sig mot stelkramp är vaccination. Under barnaåren erbjuds fem doser vaccin. Därefter anses en boosterdos behövas vart tjugonde år för att uppnå en skyddande effekt. Enligt Socialstyrelsen är stelkramp trots ett mycket litet antal sjukdomsfall per år ett potentiellt allvarligt problem med dyrbar intensivvård och betydande dödlighet bland inträffade sjukdomsfall.
16a. På vilket sätt är vaccination det enda sättet att skydda sig mot stelkramp? Vi vet att ordentlig sårvård är avgörande för att undvika stelkramp. Nämnas bör att Finland hade sitt sista fall av neonatal tetanus redan 1915, alltså innan vaccinets införande. Dessutom har man i studier sett att naturlig immunitet uppstår utan vaccinering i mötet med adekvata mängder av antigenet precis som vid alla infektionssjukdomar. (Naturally Acquired Immunity to Tetanus Toxin in an Isolated Community, Infection and Immunity, Apr.1985, p.267- 268)
SVAR på fråga 16:
Förbättrad hygien och god sårvård bidrar naturligtvis också till minskad risk för stelkramp. Dock kan man inte utesluta risken helt, då även sår som är mycket små och obetydliga kan bli infekterade. Vaccination mot stelkramp ger ytterligare skydd mot att drabbas av svår stelkramp. Eftersom infektionen är mycket allvarlig, smärtsam och livshotande trots tillgång till god intensivvård, är det viktigt att se till att skydda mot infektionen på bästa sätt, och vaccination ger ett mycket gott skydd mot att drabbas av stelkramp. De fall som inträffar i Sverige (idag mycket ovanligt) är i stort sett alltid bland personer som inte vaccinerats, eller som vaccinerats för mycket länge sedan. Genomgången tetanusinfektion ger inte ett skydd mot att insjukna igen.
En bra genomgång och bakgrund om stelkramp finns i Socialstyrelsens rekommendationer för vuxna. www.socialstyrelsen.se/Lists/Artikelkatalog/Attachments/8532/2009-130- 5_20091306.pdf
17. Anledningen till att massvaccination mot stelkramp ingår i vaccinations- programmet är, enligt Socialstyrelsen, den betydande dödligheten bland inträffade sjukdomsfall. Vaccinet infördes på 50-talet men antal insjuknade började inte dokumenteras förrän runt 70-talet. Enligt SCB:s dödsorsaksstatistik dog det år 1930 0,54/100 000 personer i stelkramp. Från mitten av 30-talet och fram till 1950 låg antalet döda mellan 0,25–0,19/100 000. Det var alltså under flera år ungefär lika stor risk att dö av ett åsknedslag som av stelkramp. Mellan 1969-1995 fanns det 76 fall av stelkramp varav flera var vaccinerade eller hade osäker vaccinationsstatus. Så för att förtydliga, var är alla dödsfall som vaccination anses råda bot på?
SVAR på fråga 17:
Dödligheten räknat som andel av dem som drabbats som dör (case-fatality rate) för stelkramp varierar mellan 25-70% totalt, men närmar sig 100% i mycket ung eller hög ålder. Med modern intensivvård kan risken för att dö minska till 10-20%. Generaliserad stelkramp (mer än 80% av fallen) varar 1-4 veckor och ger bl. a. smärtsamma spasmer, matningssvårigheter och andningsvårigheter (Plotkin sid 746-747). Så det är inte bara en sjukdom som har hög dödlighet utan den ger även svår sjukdomsbild och har hög risk för komplikationer liksom alla sjukdomar som kräver intensivvård.
Tre fall av stelkramp rapporterades 2013 i Sverige. De insjuknade var kvinnor i åldrarna 70–94år. En av kvinnorna var ovaccinerad, och de andra var vaccinerade för 30 respektive 50 år sedan. Uppgifter om antalet doser var osäkra men möjligen hade båda fått bara en vaccindos.
Efter att vaccinationsprogram införts i Sverige är stelkramp en ovanlig sjukdom och under de senaste tio åren har 0–3 fall per år rapporterats. I regel drabbas äldre ovaccinerade personer som är födda innan de allmänna vaccinations-programmen fanns, med en överrepresentation av äldre kvinnor.
Under en tioårsperiod har totalt 11 fall av stelkramp rapporterats i Sverige. De flesta (n = 9) var kvinnor. Alla insjuknade var minst 70 år gamla, och de flesta var ovaccinerade eller vaccinerade med någon enstaka dos för länge sedan. För ytterligare data se Årsrapport; Barnvaccinationsprogrammet i Sverige länk nedan www.folkhalsomyndigheten.se/pagefiles/18525/Barnvaccinationsprogramet-2013- Arsrapport.pdf
Socialstyrelsens ”Rekommendationer för profylax till vuxna mot difteri och stelkramp” http://www.scb.se/Grupp/Hitta_statistik/Historisk_statistik/_Dokument/SOS/Halso_sjuk vard/Dodsorsaker%201950.pdf
18. Eftersom 5 doser av stelkrampsvaccinet samt påfyllnadsdos vart tjugonde år rekommenderas skulle en person som blir 80-100 år få 8-9 doser. Detta måste tas i beaktande då nytta kontra risker övervägs och risken för biverkningar bör multipliceras med antal doser samt multipliceras med minst tio då biverkningar inte sällan missas med 90-99 procent.
Dokumenterade biverkningar för vaccinet är kronisk ledinflammation, anafylaktisk reaktion, astma och allergier, neurologiska reaktioner som plexus brachialis och Guillian-Barrés syndrom (Institute of Medicine, IOM). Dödsfall i sjukdomen har dessutom dokumenterats hos personer med adekvata nivåer av antikroppar efter vaccinering (Severe tetanus in immunized patients with high anti-tetanus titers. Neurology 1992;42:761-764). Vaccinets effektivitet har heller aldrig studerats i en prövning. http://www.cdc.gov/vaccines/pubs/pinkbook/downloads/tetanus.pdf
Så frågan blir: vad det är som gör er så säkra på att nyttan överstiger riskerna?
SVAR på fråga 18:
Det är framför allt spontanrapporterade biverkningar efter godkännande som anses vara underrapporterade. Det som rapporteras i kliniska studier gjorda enligt gällande regelverk är mer heltäckande, eftersom man aktivt frågar efter biverkningar i en studie. För de allvarliga biverkningar som listas i frågan finns inga säkerställda orsakssamband dokumenterade med stelkrampsvaccin och de finns inte nämnda i produktinformationen för det vaccin som används i Sverige. Risken att insjukna i stelkrampsinfektion är mindre om man har fullgod vaccination, jämfört med att vara ovaccinerad.
WHO position paper gällande tetanus vaccination ger en god bild och WHOs bild historiskt i världen. http://www.who.int/wer/2006/wer8120.pdf?ua=1
19. Vad gäller statistiken över förlamning i Sverige så vill vi veta hur man genomför undersökningar av vaccinets effekt i förhållande till de förändrade diagnoskriterierna. Förr ansågs alla former av förlamning som varade i mer än ett dygn vara polio. När sedan kriterierna förändrades så skulle förlamningen bestå i minst 60 dagar och virus skulle upptäckas i feces för att diagnosen skulle kunna fastställas.
19a. Hur kunde man, så länge de gamla kriterierna gällde för polio, särskilja andra tillstånd som också kunde ge olika typer av förlamningar, exempelvis förgiftningar, operationer, näringsbrister och provokation med andra injektionslösningar?
19b. Hur många av de drabbade undersöktes för bly-, arsenik- och DDT- förgiftning före dess att ändringen av diagnoskriterierna gjordes?
19c. Hur många av de drabbade var det som hade fått injektioner i form av andra vacciner, antibiotika eller annat?
19d. Hur många av de drabbade hade genomgått tonsillektomi? 19e. Hur mycket förlamningar finns det idag som inte räknas som polio men som hade hamnat i den kategorin ifall inte diagnoskriterierna hade förändrats? Vi efterfrågar härmed hur alla dessa olika förlamningstillstånd kategoriseras sedan de nya diagnoskriterierna infördes samt hur statistiken har utvecklats över tiden.
19f. Hur ser myndigheterna på det faktum att polio av stammen typ 2 numera enbart är vaccininducerad? Bör då inte P2-stammen tas bort ur vaccinet?
19g. Finns det någon direkt korrelation mellan hur kraftig infektionen är och graden av förlamning eller bestående men? Kan ni i så fall redogöra för den?
19h. Av alla som kommer i kontakt med poliovirus är det endast en bråkdel som drabbas av förlamningstillstånd, vilket dessutom oftast är övergående. Vissa insjuknar svårt och andra förblir helt friska trots att de bär på viruset. Det är då rimligt att anta att det finns tilläggsfaktorer som påverkar sjukdomsförloppet. Vilka studier har visat på samband mellan polio och dessa tilläggsfaktorer? Vilka studier har påvisat skyddande faktorer i kost och livsstil?
19i. Kan ni redogöra för hur ni vetenskapligt sett har undersökt förekomsten av polio och dess samband med förorenat vatten samt en eventuell minskning av sjukdomen när bättre vattenreningsprocesser har införts?
SVAR på fråga 19:
Poliovaccinets goda skyddseffekt visades första gången i USA 1954-55 i en placebo-kontrollerad prövning med flera 100 000 barn. För utförlig beskrivning av för- och nackdelar med såväl levande som inaktiverat polio vaccin hänvisas till Vaccines; 6th edition: Stanley A. Plotkin, Walter A Orenstein, and Paul A. Offit.
För ytterligare information om polio avseende WHO:s plan att få en poliofri värld (Global Polio Eradication Initiativ) hänvisar vi till nedan länkar där också information om att det orala poliovaccinet inte längre kommer att innehålla poliovirus typ 2
http://www.polioeradication.org/Polioandprevention.aspx http://www.who.int/features/factfiles/polio/en/ http://www.who.int/mediacentre/factsheets/fs114/en/
http://www.polioeradication.org/Resourcelibrary/Strategyandwork/EmergencyActionPla n.aspx
http://www.polioeradication.org/Portals/0/Document/Resources/StrategyWork/PEESP_ CH6_EN_US.pdf
20. Vi undrar med vilken motivering man fortsätter att använda ett vaccin som klart och tydligt har visat sig ha en dåligt skyddande effekt och som dessutom har lett till en högre sjukdomsfrekvens bland dem som har vaccinerats?
Vi tänker på BCG-vaccinet. ”Dr. Buchwald also describes the largest vaccine trial ever carried out: from 1968-1971 the World Health Organisation carried out a large field trial to test the BCG-vaccine. It was a test model to eradicate tuberculosis on this planet (while reaping a few companies multi-billion dollar profits). In one area comprising 309 villages about 364,000 people were vaccinated against TB while another area of roughly the same size was left unvaccinated. The results however caused great consternation among vaccination experts: in the vaccinated area there were more cases of TB than in unvaccinated area. In Germany it took the STIKO (Permanent Vaccination Commission) 27 years to acknowledge the field trial and to remove the BCG-vaccine from the list of ”recommended” vaccines.” http://whqlibdoc.who.int/bulletin/1979/Vol57-No5/bulletin_1979_57(5)_819-827.pdf
SVAR på fråga 20:
BCG-vaccinet är det enda vaccin mot tuberkulos som finns tillgängligt idag. Många studier har genomförts för att studera effekt och säkerhet av vaccinet. Det är i Sverige idag rekommenderat för personer som är utsatta för högre risk att smittas av tuberkulos, dvs. personer som har tuberkulossmittade i sin närhet, eller reser och vistas i områden med hög risk att smittas av tuberkulos. En systematisk litteraturgenomgång har publicerats 2013,som går igenom den tillgängliga litteraturen på området. Abubakar, I., Pimpin, L., Ariti, C., Beynon, R., Mangtani, P., Sterne, J. A., et al. (2013). Systematic review and meta-analysis of the current evidence on the duration of protection by bacillus calmette-guerin vaccination against tuberculosis. Health Technology Assessment (Winchester, England), 17(37), 1-372, v-vi.
I Sverige pågår just nu en systematisk genomgång genomgång inför en bedömning om BCG vaccination ska ingå i sk. särskilda program för riskgrupper. Genomgången har letts av Socialstyrelsen, men från 1 juli 2015 fortsätter Folkhälsomyndigheten detta uppdrag. Resultaten av denna genomgång förväntas under 2016.
Utöver ovan hänvisar vi till Vaccines; 6th edition: Stanley A. Plotkin, Walter A. Orenstein, and Paul A. Offit samt till en systematisk litteraturöversikt sid 429-487 utförd av SBU, Statens beredning för medicinsk utvärdering, vilken publicerats 2009 finns på nedan länk. SBU är en statlig myndighet som utvärderar hälso- och sjukvårdens metoder. SBU analyserar metodernas nytta, risker och kostnader och jämför vetenskapliga fakta med svensk vårdpraxis. Målet är att ge ett bättre beslutsunderlag för alla som avgör hur vården ska utformas. http://www.sbu.se/upload/Publikationer/Content0/1/Vaccination_2009/Vacciner%20till %20barn_fulltext.pdf
21. Vi eftersöker vidare de vetenskapliga bevisen för:
21a. att vacciner är säkra och effektiva. Vilka randomiserade, dubbelblinda, placebokontrollerade studier finns det som bevisar detta?
SVAR på fråga 21a:
Som tidigare redogjorts för (se svar på fråga 3) så godkänns vacciner precis som alla andra läkemedel först när nytta/riskbalansen bedöms vara positiv, dvs. att nyttan överväger eventuella risker. För att kunna göra den bedömningen krävs studier av effekt och säkerhet. Många gånger gör man idag inte placebokontrollerade studier på nya vacciner av etiska skäl, utan jämför med tidigare godkända vacciner, eller använder något annat vaccin som barnet har nytta av istället för placebo, t ex har hepatit A vaccin använts i flera studier som kontrollvaccin. För vacciner som är centralt godkända inom EU (se fråga 3) finns alla de kliniska studier som genomförts för varje vaccin beskrivna i den vetenskapliga sammanställning som publiceras efter varje godkännande (EPAR, European Public Assessment Report). Många av dessa studier är också publicerade i den vetenskapliga litteraturen, i s.k. peer review-granskade tidskrifter, vilket innebär att studieresultaten granskas av oberoende experter innan publicering. Det finns också en stor mängd publicerade studier för vacciner som inte är centralt godkända i EU. Exempel på sådana publicerade studier för de vaccin som ingår i det svenska barnvaccinationsprogrammet listas nedan i tabellen. Tabellen listar endast ett exempel per vaccin, eller kombination av vacciner, det finns många fler studier gjorda och publicerade.
För ytterligare information om vilka studier som gjorts med olika vacciner finns en omfattande lärobok om vacciner: Vaccines; 6th edition: Stanley A. Plotkin, Walter A. Orenstein, and Paul A. Offit. Man kan också göra en litteratursökning i databasen PubMed, som omfattar medicinska tidskrifter.
Exempel på publicerade kontrollerade studier som studerat olika vacciners effekt och säkerhet. Exemplen är valda bland vacciner som används i barnvaccinationsprogrammet i Sverige.

21b. att vacciner är säkra och effektiva även på mycket lång sikt. Vilka studier har utförts under en tidsperiod på 10 år eller mer?
SVAR på fråga 21b:
Långtidsuppföljning av vacciner i kontrollerade studier sker framförallt för att studera hur lång tid skyddseffekten av vaccinationen varar. Ovanliga biverkningar som inträffar lång tid efter vaccination är svåra att upptäcka i kliniska studier. Därför används spontanrapportering av biverkningar för att upptäcka ovanliga och allvarliga biverkningar som uppträder lång tid efter vaccinationen. Man kan då göra riktade studier för att se på identifierade misstänkta biverkningar. För många autoimmuna sjukdomar görs studier av riskfaktorer, eller möjliga orsaker till sjukdomen, t ex vacciner (Bengtsson, C., Kapetanovic, M. C., Kallberg, H., Sverdrup, B., Nordmark, B., Klareskog, L., et al. (2010). Common vaccinations among adults do not increase the risk of developing rheumatoid arthritis: Results from the swedish EIRA study. Annals of the Rheumatic Diseases, 69(10), 1831-1833; Grimaldi-Bensouda, L., Guillemot, D., Godeau, B., Benichou, J., Lebrun-Frenay, C., Papeix, C., et al. (2014). Autoimmune disorders and quadrivalent human papillomavirus vaccination of young female subjects. Journal of Internal Medicine, 275(4), 398-408).
För många vacciner framgår av produktinformationen hur lång tid skyddet förväntas vara, om det är känt. Om man inte sett någon relevant minskning av skyddseffekt (eller antikroppssvar) under den tid man följt upp vaccinationen, vet man inte den övre gränsen för hur länge skyddet varar. I vissa fall kan det finnas behov av påfyllnadsdoser efter en viss tid, och i de fall man vet att immuniteten avtar efter en viss tid framgår det av produktinformationen.
Det finns både exempel på att man har följt deltagarna i randomiserade kontrollerade studier under lång tid, samt att man gjort epidemiologiska registerbaserade studier för att följa upp vaccinationsprogram under lång tid.
Exempel på nyligen publicerade långtidsuppföljningar av vacciner:
Morrison, V. A., Johnson, G. R., Schmader, K. E., Levin, M. J., Zhang, J. H., Looney, D. J., et al. (2015). Long-term persistence of zoster vaccine efficacy. Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, 60(6), 900-909.
Lopez, E. L., Contrini, M. M., Mistchenko, A., Kieffer, A., Baggaley, R. F., Di Tanna, G. L., et al. (2015). Modeling the long-term persistence of hepatitis A antibody after a two-dose vaccination schedule in argentinean children. The Pediatric Infectious Disease Journal, 34(4), 417-425.
Gara, N., Abdalla, A., Rivera, E., Zhao, X., Werner, J. M., Liang, T. J., et al. (2015). Durability of antibody response against hepatitis B virus in healthcare workers vaccinated as adults. Clinical Infectious Diseases: An Official Publication of the Infectious Diseases Society of America, 60(4), 505-513.
21c. att vacciner har reducerat sjukdom i någon del av världen och/eller har lett till ett mer hälsosamt samhälle.
SVAR på fråga 21c:
Många länder som infört vaccinationer i nationella program har också uppföljning av vaccinationerna, t.ex. Sverige. Folkhälsomyndigheter världen över och internationella organisationer så som Världshälsoorganisationen WHO bedömer kontinuerligt dessa övervakningsdata och drar slutsatsen att vaccinationer tillhör de mest kostnadseffektiva medicinska insatser världen har. WHO/Unicef har beräknat att mellan 2-3 miljoner barns liv rädds varje år tack vare vaccinationer www.who.int/immunization/global_vaccine_action_plan/en/.
Se också svar på frågor från Folkhälsomyndigheten om statistik över de sjukdomar som ingår i vaccinationsprogrammet och på graferna nedan.
21d. säkerheten kring vaccinationer; vad finns det för studier kring farmakokinetik som visar på vacciners ofarlighet (absorption, distribution, metabolism och utsöndring av dess ingredienser).
SVAR på fråga 21d:
Vacciner ges i låga doser, och vid skilda tillfällen, och meningsfulla farmakokinetiska mätningar går inte att göra på de komponenter som ingår i vaccinerna. Farmakokinetiska studier är därför inte användbara för att studera säkerhetsaspekter av vacciner. Se även riktlinje för utvärdering av nya vacciner på EMAs hemsida: (www.ema.europa.eu/docs/en_GB/document_library/Scientific_guideline/2009/09 /WC500003870.pdf)
21e. att det skulle vara hälsosamt att injicera kända nervgifter, om än i små doser, och att det dessutom skulle förebygga sjukdom.
21f. att det är ofarligt att injicera kända nervgifter i vuxna och barn
SVAR på fråga 21 e-f:
Eftersom frågeställarna inte specificerat vilken substans det är frågan om, är frågan omöjlig att besvara i detalj. Vacciner består generellt av antigen (dvs oftast ett protein eller en kolhydrat från bakterier eller virus), samt olika tillsatsämnen, t ex adjuvans, stabiliserande ämnen, eller buffertämnen (som justerar pH). Läkemedelsverket har nyligen publicerat en artikel som berör vilka beståndsdelar som kan finnas i olika vacciner. (lakemedelsverket.se/upload/om- lakemedelsverket/publikationer/information-fran- lakemedelsverket/2014/Information_fran_Lakemedelsverket_nr_6_2014.pdf)
Se även Vaccines; 6th edition: Stanley A. Plotkin, Walter A. Orenstein, and Paul A. Offit.
21g. att barn klarar av att erhålla samma doser som vuxna. Barn får täta doser vaccin. Vilka doser av kända nervgifter har bevisats vara oskadliga för barn?
SVAR på fråga 21g:
Frågan är allmänt ställd, och svaret blir därför generellt. Vad gäller dosering av vacciner, så är doseringsstudier en del i den kliniska utvecklingen, precis som för andra läkemedel. Däremot gör man inte dosering utifrån t ex kroppsvikt, som för många andra läkemedel, då vacciner är utvecklade för att stimulera kroppens immunförsvar. Val av dosering ingår i godkännandet av vaccinet, och nytta/risk-bedömning görs av den dosering där effekt och säkerhet båda är acceptabla.
21h. att det är en fördel att gå förbi kroppens naturliga immunförsvar genom att injicera aktiva virus, andra viruspartiklar och bakterier. På vilket sätt är detta ett bättre sätt att förebygga sjukdom än att exponeras för virus och bakterier på naturlig väg?
SVAR på fråga 21h:
Avsikten med vaccination är att förhindra sjukdom med risk för svåra komplikationer eller dödsfall.
21i. att vacciners odlingskultur inte innehåller främmande DNA. Om främmande DNA finns, vilka är de vetenskapliga bevisen för att dessa är helt ofarliga?
SVAR på fråga 21i:
Eftersom man måste odla virus på celler för att de skall växa så kommer det att finnas små restmängder av DNA från dessa celler. Mängderna av kvarvarande främmande DNA skall minimeras och man har infört processer för att minska storleken av DNA och därigenom minska risken att man överför en fungerande gen. WHO har rekommenderat att nivåerna skall vara lägre än 20 miljondels gram DNA/ dos vilket är 10 miljoner gånger lägre än de nivåer som visats kunna orsaka skadliga effekter.
21j. hur ett vaccin förhindrar att ett virus eller en bakterie muterar.
SVAR på fråga 21j:
Ett vaccin kan inte direkt förhindra att ett virus eller en bakterie muterar men vaccination förhindrar att ett virus eller en bakterie cirkulerar och minskar därmed möjligheten för mutationer att uppkomma. Den epidemiologiska övervakning av smittsamma sjukdomar som ingår i vaccinationsprogrammet gör att man kan upptäcka mutationer som inverkar på effekten, och kan anpassa vaccinationsprogrammet.
21k. hur ett vaccin kan hjälpa till att förebygga spridning av ett virus som inte är av den exakta stammen som vaccinet är tillverkat på.
SVAR på fråga 21k:
Det går inte att ge ett generellt svar på frågan. I de fall då det finns olika varianter (typer eller serotyper av ett visst virus eller en bakterie) ger ibland vaccinet upphov till immunitet mot endast de i vaccinet ingående typerna, och i vissa fall ger det upphov till immunitet och skydd mot även andra typer, s.k. korsreaktivitet. Detta framgår av produktinformationen för respektive vaccin.
22. I Sverige har vi en lag som säger att man inte får göra allehanda hälsopåståenden utan att de är i enlighet med ”vetenskap och beprövad erfarenhet”. Med tanke på allt som hävdas angående vacciner och deras skyddseffekter – att de räddar liv och förhindrar att människor drabbas av en rad olika tillstånd – så har ni en skyldighet att uppvisa bevisen för att det stämmer.
Var vänlig och definiera begreppet ”vetenskap och beprövad erfarenhet” utifrån lagtexten och bevisa utifrån det att vaccinerna är ofarliga och/eller medför en bevisad hälsovinst för dem som vaccineras. Vi tar för givet att ni inte använder er av partisk bevisföring, det vill säga av någon forskning som är sponsrad av läkemedelsindustrin eller andra partiska intressenter på hälso- och sjukvårdens marknad.
SVAR på fråga 22:
Socialstyrelsen tar utgångspunkt i hälso- och sjukvårdslagens formulering ”Den som tillhör hälso- och sjukvårdspersonalen skall utföra sitt arbete i överensstämmelse med vetenskap och beprövad erfarenhet”. Myndigheten har inte gjort någon egen definition av begreppet.
Vetenskap handlar i korthet om att det ska finnas godkända studier som visar på att de åtgärder vi rekommenderar har en bevisad effekt (nytta).
Beprövad erfarenhet är svårare och här finns det inte någon ”allmängiltig” definition om vad det faktiskt innebär. I arbetet med nationella riktlinjer på Socialstyrelsen så har vi operationaliserat det genom att vi stärker upp otillräckliga vetenskapliga underlag genom att systematisera beprövad erfarenhet (benämns ofta konsensus). Systematiseringen sker genom att vi tillfrågar en grupp yrkesverksamma om deras erfarenhet av en specifik metod för en specifik patientgrupp. Om det finns en stor samstämmighet om erfarenheterna så anser vi att det finns beprövad erfarenhet och då ger vi ut en rekommendation.
Nedan finns ytterligare hänvisningar till litteratur och statistik med historiska grafer vilket kan vara av värde för de frågor ni önskar få svar på
Läs mer:
Folkhälsomyndighetens webbplats om vaccinationer
Folkhälsomyndighetens webbplats om smittsamma sjukdomar
Socialstyrelsens bok Vaccination av barn – Det svenska vaccinationsprogrammet. En kunskapsöversikt för hälsovårdspersonal
Rikshandboken i barnhälsovård. Vaccinationer
Statistik: Statistik gällande sjuklighet/dödsorsaker som en bakgrund till överväganden gällande vaccin/vaccination. Se nedan länkar.
1911-1996 Sjukdom och dödsfall
För historiska data avseende sjukligheten och påverkan på denna med vacciner v.g. se nedan grafer.
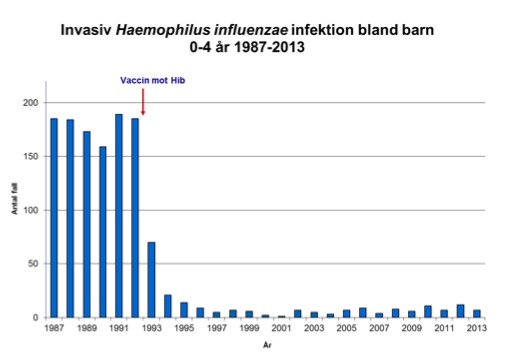
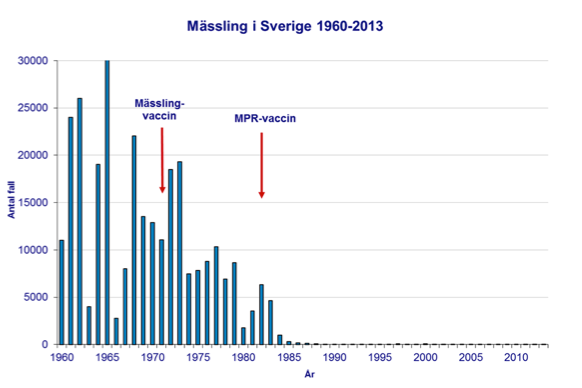
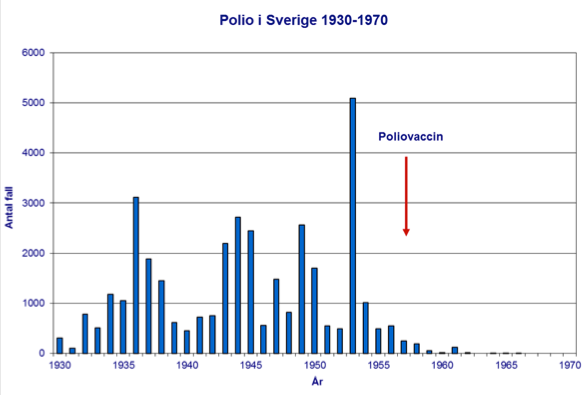
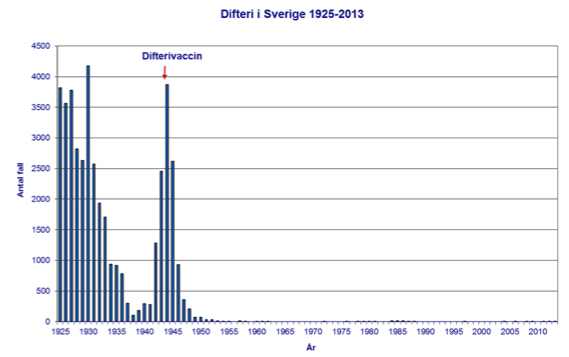
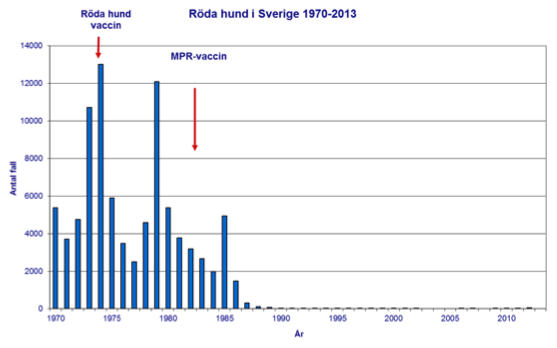
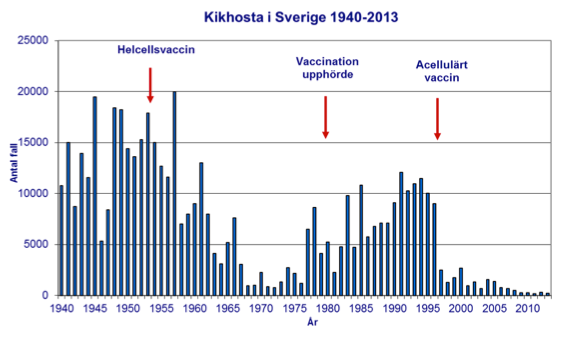
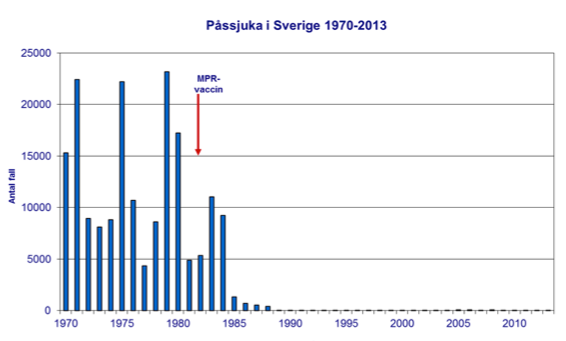

 NewsVoice är en nättidning för oberoende nyheter, debatt och analys.
NewsVoice är en nättidning för oberoende nyheter, debatt och analys.